L'insomnie familiale fatale, ou FFI, est un trouble cérébral rare qui se transmet de génération en génération. C'est un type de maladie à prions, ce qui signifie qu'il implique une protéine défectueuse dans le cerveau. Le fait le plus frappant de cette condition est que les personnes atteintes perdent progressivement la capacité de dormir.
Ce n'est pas seulement une mauvaise nuit par-ci par-là; c'est une incapacité totale à se reposer, et cela s'aggrave avec le temps. Cela affecte également d'autres fonctions corporelles, et c'est toujours fatal.
Qu'est-ce que l'insomnie familiale fatale?
L'insomnie familiale fatale est un trouble cérébral très rare et toujours mortel trouble cérébral. Le problème central découle d'une mutation génétique spécifique. Cette mutation affecte le gène de la protéine prion, conduisant à la production de protéines prion mal pliées.
Ces protéines anormales s'accumulent dans le cerveau, en particulier dans une région appelée thalamus, qui joue un rôle important dans la régulation du sommeil et d'autres fonctions corporelles. Avec le temps, cette accumulation endommage les cellules cérébrales, provoquant une cascade de symptômes graves.
La base génétique de l'FFI
L'FFI est héritée selon un modèle autosomique dominant. Cela signifie que si un parent porte la mutation génétique, il y a 50 % de chances que leur enfant l'hérite.
Bien que la plupart des cas soient transmis par les familles, très rarement, l'FFI peut se produire spontanément en raison d'une nouvelle mutation chez quelqu'un sans antécédents familiaux de la maladie. Cette nouvelle mutation peut alors être transmise aux générations futures.
Symptômes et progression de l'FFI
Le symptôme caractéristique de l'FFI est l'insomnie progressive, c'est-à-dire des troubles du sommeil qui s'aggravent avec le temps. Au fur et à mesure que la maladie progresse, d'autres symptômes apparaissent, souvent notamment :
Dysfonctionnement du système nerveux autonome : Cela peut se manifester par un cœur qui s'emballe (tachycardie), une transpiration excessive (hyperhidrose) et une hypertension artérielle.
Déclin cognitif : Les problèmes de mémoire à court terme, d'attention et de concentration sont courants.
Difficultés motrices : Des problèmes d'équilibre et de coordination peuvent survenir.
Changements psychologiques : Des hallucinations et de l'anxiété peuvent se produire.
La maladie commence généralement à se manifester entre 20 et 70 ans, avec l'âge moyen de début autour de 40 ans. La progression est rapide et implacable, conduisant généralement à la mort dans les 18 mois suivant l'apparition des symptômes, bien que la durée puisse varier de quelques mois à plusieurs années.
La connexion avec la protéine prion
L'FFI tombe sous l'égide des maladies à prions. Ces maladies sont distinctes car elles sont causées par des protéines anormales mal pliées appelées prions.
Dans le cas de l'FFI, le problème vient d'un gène spécifique, PRNP, situé sur le chromosome 20. Ce gène fournit des instructions pour fabriquer une protéine connue sous le nom de protéine prion (PrPC).
Comment les prions causent la neurodégénérescence
Le problème central dans l'FFI, ainsi que dans d'autres maladies à prions, est la malformation de la protéine prion. Normalement, le PrPC se trouve dans le cerveau et sa fonction exacte n'est pas entièrement comprise, mais il est considéré comme jouant un rôle dans la signalisation cellulaire et la protection.
Cependant, dans l'FFI, une mutation génétique spécifique, le plus souvent au codon 178 du gène PRNP, provoque la malformation de la protéine en une forme anormale (PrPSc). Cette protéine mal pliée est résistante aux mécanismes normaux de nettoyage des protéines du corps.
Ce qui est particulièrement préoccupant, c'est que ces protéines PrPSc anormales peuvent ensuite interagir avec les protéines PrPC normales, les incitant à se malformer également. Cela crée une réaction en chaîne, conduisant à une accumulation de ces protéines prion toxiques dans le cerveau.
En conséquence, cette accumulation semble déclencher une cascade d'événements qui endommagent et finissent par détruire les cellules cérébrales, en particulier dans les zones qui sont essentielles à la régulation du sommeil et de l'éveil. Cette large neurodégénérescence est ce qui conduit finalement aux symptômes sévères observés dans l'FFI.
Les aspects clés de la neurodégénérescence induite par les prions dans l'FFI incluent :
Mutation génétique : Un changement spécifique dans le gène PRNP, souvent une mutation D178N, est le point de départ.
Malformation protéique : La protéine prion normale (PrPC) se convertit en une forme anormale et infectieuse (PrPSc).
Réaction en chaîne : Les prions mal formés convertissent davantage de protéines normales en forme anormale.
Agglomération et toxicité : Des amas de prions mal formés se forment, endommageant les neurones.
Spécificité régionale du cerveau : Les dommages sont souvent concentrés dans le thalamus, conduisant à l'insomnie, mais peuvent également affecter d'autres zones cérébrales.
Le domaine des neurosciences cherche activement à comprendre les mécanismes précis par lesquels ces protéines mal formées exercent leurs effets toxiques et comment la maladie progresse au niveau cellulaire.
Diagnostic de l'insomnie familiale fatale
Déterminer si quelqu'un a l'FFI peut être un processus complexe. Étant donné sa rareté, les médecins doivent souvent envisager un éventail de possibilités.
La première étape consiste généralement en un examen approfondi des antécédents médicaux du patient et un examen neurologique détaillé. C'est ici que le médecin parle avec le patient et sa famille des symptômes, de leur évolution, et s'il y a un historique de problèmes similaires dans la famille. Puisque l'FFI est génétique, un historique familial d'insomnie inexpliquée ou de déclin neurologique est un indice significatif.
Antécédents médicaux et tests génétiques
Les médecins poseront des questions sur la nature spécifique des problèmes de sommeil, quand ils ont commencé et comment ils ont évolué au fil du temps. Ils demanderont également des informations sur d'autres symptômes comme les problèmes d'équilibre, les changements de pensée ou de mémoire, et les problèmes avec des fonctions corporelles que la personne ne peut pas contrôler, comme le rythme cardiaque ou la transpiration.
Parce que l'FFI est transmise par les familles, les tests génétiques jouent un rôle clé. Cela implique de prélever un échantillon de sang pour rechercher la mutation spécifique dans le gène PRNP qui cause l'FFI. Identifier ce marqueur génétique est souvent la manière la plus définitive de confirmer un diagnostic, surtout lorsque les symptômes ne sont pas encore pleinement développés ou sont ambigus.
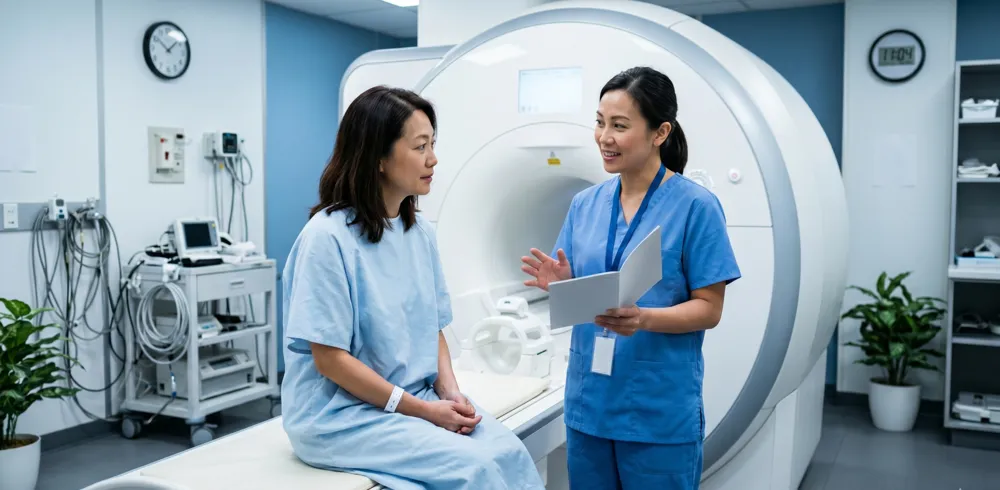
Imagerie cérébrale et études du sommeil
Bien que les tests génétiques confirment la présence de la mutation, d'autres tests aident les médecins à comprendre l'étendue de la maladie et à exclure d'autres conditions. Les techniques d'imagerie cérébrale, telles que l'IRM ou les tomographies par émission de positons, peuvent montrer des changements dans la structure et l'activité cérébrale.
Dans l'FFI, ces examens peuvent révéler une dégénérescence, en particulier dans le thalamus, une partie du cerveau essentielle au sommeil et à d'autres fonctions. Les études du sommeil, également appelées polysomnographie, sont utilisées pour mesurer objectivement les modèles de sommeil.
Pour quelqu'un avec l'FFI, ces études montreraient probablement une réduction sévère ou l'absence de certaines étapes du sommeil, confirmant la profonde insomnie. Ces études aident à documenter le trouble du sommeil et peuvent être utiles pour suivre la progression de la maladie.
Traitement et gestion de l'FFI
Actuellement, il n'existe aucun traitement connu pour l'FFI, donc le traitement se concentre sur la gestion des symptômes et la fourniture de soins de soutien. L'approche est largement palliative, visant à améliorer la qualité de vie du patient et de sa famille.
Les médicaments qui pourraient aggraver la confusion ou les troubles du sommeil sont généralement retirés. Il est important de noter que les personnes atteintes de l'FFI ne répondent souvent pas bien aux sédatifs standards comme les barbituriques ou les benzodiazépines ; des études ont montré que ces médicaments ont peu d'effet sur l'activité cérébrale liée au sommeil chez les patients atteints de l'FFI. Pour ceux qui éprouvent des difficultés à avaler, une sonde d'alimentation peut devenir nécessaire.
Certaines recherches ont exploré des composés spécifiques. Par exemple, le gamma-hydroxybutyrate (GHB) a été étudié pour son potentiel à induire un sommeil à ondes lentes chez un patient atteint de l'FFI.
D'autres traitements, y compris le pentosane polysulfate, la quinacrine et l'amphotéricine B, ont été étudiés, mais les résultats ont été inconclusifs. Des résultats prometteurs ont émergé de la recherche sur l'immunothérapie dans des études en laboratoire et sur des animaux, en mettant l'accent sur les vaccins d'anticorps et les vaccins de cellules dendritiques conçus pour cibler la protéine prion anormale.
Au-delà des interventions médicales, le soutien psychosocial est vital. Cela inclut la thérapie pour le patient et sa famille, ainsi que la prise en compte des soins palliatifs à un stade avancé.
Des essais cliniques en cours explorent également des mesures préventives potentielles pour les personnes portant la mutation génétique associée à l'FFI, bien que ceux-ci soient encore à un stade précoce.
La gestion de l'FFI nécessite une approche multidisciplinaire, abordant les symptômes neurologiques, psychiatriques et physiques complexes qui surviennent.
Pronostic et espérance de vie
Le cours de la maladie est généralement rapide, la mort survenant généralement dans les 7 à 36 mois suivant l'apparition des symptômes. La durée moyenne de la maladie est d'environ 18 mois.
Plusieurs facteurs peuvent influencer la durée de survie. Les individus avec une mutation génétique homozygote (Met-Met) à un emplacement génétique spécifique ont tendance à avoir une durée de vie plus courte par rapport à ceux qui sont hétérozygotes (Met-Val).
La progression de l'FFI est marquée par des étapes distinctes, chacune apportant des symptômes plus sévères et un déclin fonctionnel. Ces étapes impliquent généralement une insomnie de plus en plus grave, l'apparition d'hallucinations et de dysfonctionnements autonomes, une période d'incapacité totale à dormir, et enfin une détérioration cognitive rapide conduisant à la démence et à l'insensibilité.
Bien qu'il n'existe actuellement aucun traitement ou remède qui puisse stopper la progression de l'FFI, la gestion médicale se concentre sur l'atténuation des symptômes et la fourniture de soins de soutien. Cela inclut la prise en charge de l'insomnie sévère, la gestion des perturbations autonomes, et l'offre de soins palliatifs pour assurer le confort du patient. Le soutien psychosocial à la fois pour le patient et sa famille est également un élément essentiel des soins, compte tenu de l'impact profond de cette condition génétique.
Le pronostic pour l'FFI est universellement sombre, la maladie conduisant inévitablement à la mort. Comprendre la chronologie typique et la nature progressive de la maladie est important pour les familles confrontées à ce diagnostic difficile.
Vivre avec l'insomnie familiale fatale
Faire face à l'FFI présente d'énormes défis, non seulement pour la personne diagnostiquée mais aussi pour sa famille et ses aidants. Parce que l'FFI est une maladie neurodégénérative progressive, l'accent des soins change avec le temps.
Au départ, la gestion des troubles du sommeil sévères est primordiale. Cela implique souvent une approche multifacette, bien qu'il n'existe pas de traitement curatif et que les traitements visent à atténuer les symptômes.
Les aidants observeront probablement un déclin des fonctions cognitives, telles que la mémoire et l'attention, ainsi que des difficultés physiques comme des problèmes d'équilibre et de coordination. Le système nerveux autonome peut également être affecté, entraînant des changements du rythme cardiaque et de la pression artérielle. Tout au long de la maladie, maintenir le confort et la dignité du patient est un objectif primordial.
Les aspects clés des soins incluent souvent :
Gestion symptomatique : Traiter des symptômes spécifiques au fur et à mesure qu'ils surviennent. Cela peut impliquer des médicaments pour aider à gérer l'agitation, l'anxiété ou les mouvements involontaires, bien que leur efficacité puisse varier.
Soins palliatifs : C'est un composant central de la gestion de l'FFI. Les équipes de soins palliatifs se concentrent sur le soulagement des symptômes et du stress de la maladie, visant à améliorer la qualité de vie du patient et de sa famille.
Systèmes de soutien : Se connecter à des groupes de soutien ou à des organisations spécialisées dans les maladies neurologiques rares peut fournir des ressources précieuses et un soutien émotionnel aux familles.
Planification avancée des soins : Discuter et documenter les souhaits pour les soins futurs est une étape importante, permettant au patient d'exprimer ses préférences.
La progression de l'FFI signifie que la vie quotidienne subit des changements significatifs, nécessitant une adaptabilité et un réseau de soutien solide. Alors que les interventions médicales se concentrent sur le soulagement des symptômes, le soutien émotionnel et pratique fourni par la famille, les amis et les professionnels de la santé joue un rôle vital dans la gestion de ce parcours difficile.
Recherche et directions futures
La recherche sur l'FFI se poursuit, en se concentrant sur la compréhension de ses mécanismes complexes et en explorant d'éventuelles voies thérapeutiques. Les efforts actuels visent à améliorer la précision du diagnostic et à développer des stratégies pour ralentir la progression de la maladie ou gérer les symptômes plus efficacement.
La recherche actuelle explore plusieurs domaines clés :
Biologie des protéines prion : Un accent important est mis sur la compréhension de la manière dont la protéine prion malformée (PrPSc) cause des dommages dans le cerveau, en particulier dans le thalamus. Les chercheurs étudient les voies moléculaires précises impliquées dans cette neurodégénérescence.
Interventions génétiques : Étant donné la base génétique de l'FFI, des études examinent des moyens de cibler le défaut génétique sous-jacent. Cela inclut l'exploration de techniques de silençage génétique ou d'autres thérapies génétiques qui pourraient éventuellement prévenir ou ralentir la production de la protéine prion anormale.
Approches pharmacologiques : Divers candidats médicamenteux sont étudiés. Certaines recherches se penchent sur des composés qui pourraient stabiliser la protéine prion normale ou interférer avec l'agrégation de la forme malformée. Les essais cliniques, bien que limités en raison de la rareté de la maladie, sont cruciaux pour évaluer la sécurité et l'efficacité de ces traitements potentiels.
Immunothérapie : Des résultats prometteurs dans les études précliniques ont conduit à des recherches sur l'immunothérapie. Cela implique le développement de traitements, tels que des thérapies à base d'anticorps, qui pourraient cibler et éliminer la protéine prion anormale du cerveau.
Les avancées diagnostiques sont également une priorité :
Affiner les critères diagnostiques pour permettre une identification plus précoce et plus précise de l'FFI, même avant l'apparition de symptômes significatifs.
Développer des biomarqueurs plus sensibles qui peuvent être détectés via des tests sanguins ou du liquide céphalorachidien.
Les orientations futures visent à traduire ces résultats de recherche en bénéfices tangibles pour les individus et les familles touchés par l'FFI. L'objectif ultime est de développer des traitements efficaces qui peuvent arrêter ou ralentir de manière significative la maladie, améliorer la qualité de vie et offrir potentiellement une voie vers la prévention pour les individus à risque.
L'essentiel sur l'FFI
L'insomnie familiale fatale, une maladie rare et dévastatrice à prions, continue de poser des défis significatifs tant au niveau du diagnostic que du traitement. Bien que la compréhension médicale actuelle ait identifié sa base génétique et ses symptômes principaux, l'absence de traitement signifie que les soins se concentrent largement sur la gestion des symptômes et la fourniture de confort.
La recherche continue sur les maladies à prions et les troubles génétiques peut un jour offrir de nouvelles avenues d'intervention, mais pour l'instant, l'accent reste mis sur le soutien aux individus affectés et à leurs familles à travers cette condition difficile. La vigilance continue et l'observation clinique détaillée sont essentielles pour identifier l'FFI et la différencier d'autres problèmes neurologiques, garantissant aux patients d'obtenir les soins de soutien les plus appropriés disponibles.
Références
Molleker, C. N., & Gillock, E. T. (2025). Fatal Familial Insomnia: A Brief Overview of a Human Prion Disease. Transactions of the Kansas Academy of Science, 128(1-2), 125-135. https://doi.org/10.1660/062.128.0111
Tinuper, P., Montagna, P., Medori, R., Cortelli, P., Zucconi, M., Baruzzi, A., & Lugaresi, E. (1989). The thalamus participates in the regulation of the sleep-waking cycle. A clinico-pathological study in fatal familial thalamic degeneration. Electroencephalography and clinical neurophysiology, 73(2), 117–123. https://doi.org/10.1016/0013-4694(89)90190-9
Reder, A. T., Mednick, A. S., Brown, P., Spire, J. P., Van Cauter, E., Wollmann, R. L., Cervenàkovà, L., Goldfarb, L. G., Garay, A., & Ovsiew, F. (1995). Clinical and genetic studies of fatal familial insomnia. Neurology, 45(6), 1068–1075. https://doi.org/10.1212/wnl.45.6.1068
Questions fréquemment posées
Qu'est-ce que l'insomnie familiale fatale?
L'insomnie familiale fatale, ou FFI, est une maladie cérébrale très rare qui empêche de dormir. Elle est transmise par les familles. Le principal problème est que les personnes atteintes de l'FFI ne peuvent pas dormir, et cela s'aggrave avec le temps. Cela affecte également d'autres fonctions corporelles et conduit finalement à la mort.
Qu'est-ce qui cause l'FFI?
L'FFI est causée par un petit changement, appelé mutation, dans un gène appelé gène PRNP. Ce gène est censé fabriquer une protéine appelée protéine prion. Lorsque le gène est modifié, la protéine prion ne se forme pas correctement. Ces protéines mal formées s'accumulent dans le cerveau et endommagent les cellules cérébrales, surtout dans une partie qui aide à contrôler le sommeil.
Comment l'FFI affecte-t-elle le corps?
L'effet le plus visible est l'incapacité à dormir. Mais l'FFI cause aussi d'autres problèmes. Les gens peuvent ressentir un rythme cardiaque rapide, transpirer beaucoup, avoir une pression artérielle élevée, de la confusion, une perte de mémoire et des problèmes d'équilibre. Finalement, ces problèmes deviennent graves.
Est-ce que n'importe qui peut avoir l'FFI, ou est-ce seulement dans les familles?
L'FFI est généralement transmise dans les familles, ce qui signifie que si un parent a le changement du gène, son enfant a une chance de l'avoir. Cela s'appelle une forme héréditaire ou familiale. Dans de très rares cas, l'FFI peut survenir sans antécédents familiaux ; cela s'appelle une forme sporadique, où le changement du gène se produit tout seul.
Comment les médecins déterminent si quelqu'un a l'FFI?
Les médecins commencent par parler à la personne et à sa famille des symptômes et des antécédents médicaux. Ils peuvent faire des tests comme des scans cérébraux pour observer l'activité et la structure du cerveau, et des études du sommeil pour voir comment la personne dort. Si l'on pense qu'il s'agit du type familial, un test génétique peut confirmer si la mutation du gène PRNP est présente.
Existe-t-il un traitement pour l'insomnie familiale fatale?
Il n'existe actuellement aucun traitement pour l'FFI. Les médecins se concentrent sur l'aide à la gestion des symptômes et sur le fait de rendre la personne aussi confortable que possible. Cela s'appelle des soins de soutien ou palliatifs.
Combien de temps les personnes atteintes de l'FFI vivent-elles?
La durée de vie d'une personne atteinte de l'FFI peut varier, mais elle est généralement assez courte. En moyenne, les personnes vivent environ 18 mois après le début des symptômes. Cependant, certaines peuvent vivre une période plus courte ou plus longue, généralement pas plus de quelques années.
Que fait-on pour trouver des traitements ou un remède?
Les scientifiques recherchent activement l'FFI et d'autres maladies à prions. Ils étudient les protéines prion défectueuses et cherchent des moyens de les empêcher de se former ou de se propager. Bien qu'il n'existe pas encore de remède, la recherche continue offre l'espoir de futurs traitements qui pourraient ralentir ou même arrêter la maladie.
Emotiv est un leader des neurotechnologies qui aide à faire progresser la recherche en neurosciences grâce à des outils d'EEG et de données cérébrales accessibles.
Emotiv